【腸癌】余天二女余苑綺直腸癌復發 大便帶血、有排便不清或患直腸癌
癌症有很多種,大腸癌中原來還有直腸癌。台灣歌手、民進黨立委余天的二女兒余苑綺日前才歡喜產下第二胎後直腸癌復發,且癌細胞已擴散至其他器官,再度引發各界對預防大腸直腸癌的關注。不時聽聞大腸癌,但直腸癌又是甚麼呢?
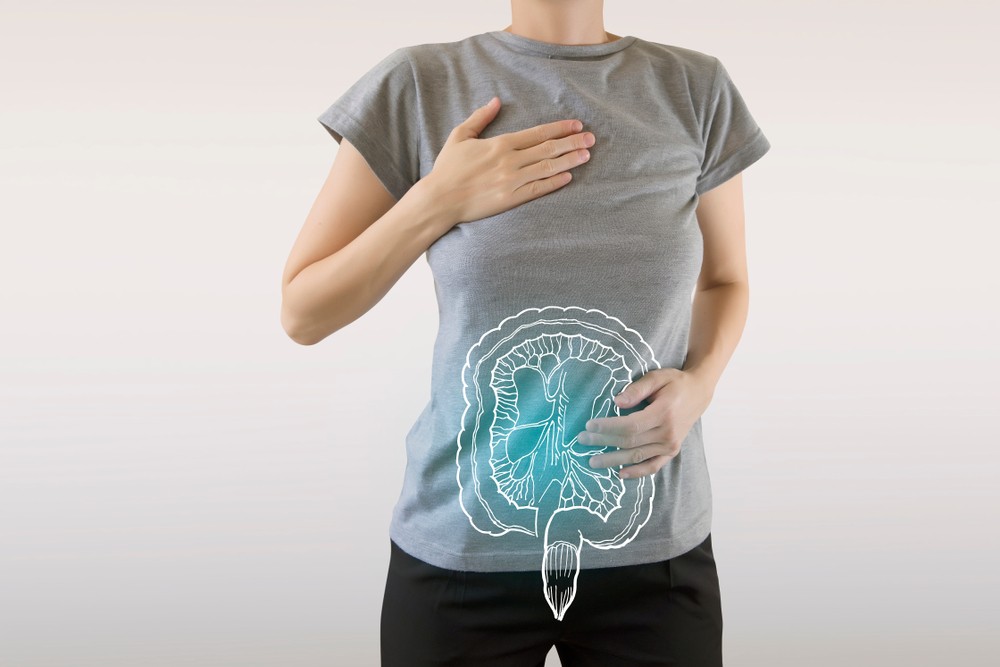
大腸癌和直腸癌到底有何差異?大腸大致分為4個部分,由盲腸、結腸(可分升、橫、降、乙狀結腸)、直腸、肛門所組成,大腸(盲腸及結腸)發生的癌症統稱大腸癌或結腸癌;直腸則是乙狀結腸以下、肛門以上的一小段腸道,長度約12至15厘米,主要負責儲存糞便至適當份量才經肛門排出。腫瘤若長在肛門往上15厘米內的距離,就稱為直腸癌。
直腸癌常見徵狀:
– 大便帶血
– 排出黏液
– 經常有排便不清的感覺
– 大便或會變得幼少
根據台灣國泰綜合醫院資料,直腸癌分期主要是以癌細胞侵犯的層次界定,以定義癌細胞擴散的程度,分為臨床分期及病理分期,臨床分期是生師根據影像學、檢驗報告及症狀判斷,病理分期則是您已經接受手術,醫生會綜合手術時的發現以及病理切片報告,再決定病理分期。原則上病理分期比臨床分期準確。分期是十分重要的,因為治療的選擇及預後常依據癌症分期而定。
零期:又稱為原位癌,指病變局限在上皮細胞層或只侵犯到固有層
第一期:局限於直腸黏膜表面,沒有淋巴腺轉移
第二期:向下侵犯到腸壁肌肉,沒有淋巴腺轉移
第三期:不論病變侵犯的程度,只要有淋巴腺轉移即算
第四期:腫瘤已經有遠端 (如肝、肺) 轉移者

根據台灣長庚紀念醫院資料,直腸癌的治療有外科治療、化學治療、放射線治療。外科治療亦即是手術,在消化道癌症中,大腸直腸癌的預後算是相當不錯的一種,不但切除率高,且切除後之五年存活率比胃癌及肝癌等都要來得高。手術治療是大腸癌的最重要的治療方法,成功的外科手術應包括原發病灶和週圍淋巴腺的切除。手術如下:
一. 右側結腸切除手術 RH (Right hemicolectomy):針對盲腸、升結腸以及橫結腸近端的腫瘤。
二. 左側結腸切除手術 LH (Left hemicolectomy):針對橫結腸遠端和降結腸上段的腫瘤。
三. 高前位切除手術 HAR (High anterior resection):針對降結腸下段、乙狀結腸以及部分直腸上段的腫瘤。
四. 低前位切除手術 LAR (Low anterior resection):針對直腸癌的手術;和高前位切除手術的差異在於直腸手術切除和吻合點低於腹膜轉折最低點處 (peritoneal reflection)。
五. 經腹部和會陰切除手術 APR (Abdominoperineal resection):適用於腫瘤長在很靠近肛門口,當無法保留肛門擴約肌時。

化學治療通常可用於兩種情形:術後輔助性化學治療: 針對Duke C的病人,此療法可以延長患者的生命、以及復發及轉移性大腸直腸癌的化學治療。
化療中,5-Fu是最被廣泛使用的一種,有學者開始研究找出可以加強5-Fu療效的藥物。以5-Fu加上Leucoverin(LV)可以提高反應率。另口服化學藥物如UFUR (Uracil-Tegafur)及Capecitabine (Xeloda)也已經證明是有效的。在1990年代中期,Irinotecan和Oxaliplatin開始用在晚期大腸癌5-FU/LV失敗時的第二線化療。由於5-FU併用Irinotecan 或 Oxaliplatin的耐受性良好,可以增加反應率和存活期,現在已經被當做第一線治療晚期大腸癌之化學藥物。至於第三代的化療藥物是屬於標靶免疫療法。Bevacizumab (Avastin)能攻擊一種幫助癌細胞長出新血管來攝取養分的血管表皮生長因子(VEGF),令癌細胞缺少營養而死亡;另有一藥物Cetuximab (Erbitux)能抑制癌細胞的表皮細胞生長因子(EGFR),阻止癌細胞分裂。
最後是放射線治療。 主要是針對直腸癌而言,主要目的在於可以降低復發率,可以是手術前後之輔助性治療;也可以扮演緩解性療法的角色,對復發癌,轉移癌的緩解疼痛的治療。

另外,很多患者都關注接受直腸癌手術連肛門也要一併被切除,要以永久性的結腸造口代替肛門。
– 腫瘤與肛門的距離:距離愈遠,保留肛門的機會愈大
– 腫瘤的大小:如果腫瘤太大,那便不一定能保留肛門
– 盆腔結構:男性的盆腔像倒三角,腫瘤的位置越低,或在盆腔較窄的位置時,保留肛門的機會則較低;女性的盆腔較寬,保留肛門的機會便相對較大。
一般而言,若腫瘤距離肛門出口位置約有五厘米或以上,保留肛門的機會較大,但若腫瘤距離肛門出口只有兩厘米之內,保留肛門的機會則相對較低。當腫瘤距離肛門的位置在兩至五厘米之內,則要視乎以上因素以及外科醫生的經驗而定。若患者未能於手術過程保留肛門,便要於腹部設立造口,貼上造口袋,以收集排泄物。
如果腫瘤有侵蝕附近的器官組織 (包括膀胱、陰道、前列腺及盆骨),除接受手術外,亦需要進行電療以減低局部復發機會。跟結腸癌相同,當腫瘤擴散至淋巴結,手術後便應接受化療,以減低整體復發機會。
大部分接受直腸癌切除手術的患者都會出現排便頻密的情況,因為手術過程把部分甚至整段直腸切除,於是暫時儲存糞便的工作便交由尾段的結腸處理。但是,結腸與直腸結構有少許不同,直腸由一層環狀肌肉(Circular muscle)及條狀肌肉(Longitudinal muscle)組成,但是結腸的條狀肌肉只及直腸的三分一,換言之,結腸的彈性及不上直腸,儲存的糞便量自然較少。患者因直腸癌手術而需要把糞便「斬件式」排出,稱為前切除綜合症(Anterior Resection Syndrome),切除的直腸愈多,排便的次數便愈頻密。不過,身體有能夠適應逆境的本能,取代直腸的結腸會慢慢增加彈性,令排便頻密的情況逐漸得到改善。
Text : UrbanLife Editorial
Photos : UrbanLife Editorial